病理診断科・病理部の基本方針
正確・迅速
正確かつ迅速に、最新の知見に基づいた標本作製と病理診断を行う
連携・発展
各診療科と連携を図り、病理を通じ医療の発展に貢献する


私たちは臨床医学の講座として、
診療、教育、研究、地域医療を行っています。
獨協医科大学病院の病理診断科として、病理技師の所属する病理部とともに診療を行っています。病理部門は医療の質を担保するquality controlの役割を担っています。

正確かつ迅速に、最新の知見に基づいた標本作製と病理診断を行う
各診療科と連携を図り、病理を通じ医療の発展に貢献する

病変の一部を採取して組織診断します。この結果により、治療が必要かどうか、手術をするべきか等、その後の方針が決まります。
手術検体を詳細に調べ組織診断します。病気の程度や広がり、手術の適応、手術後に追加治療は必要ないか等、治療の評価、方針の決定に必要な情報を提供します。

病変部から細胞を採取して細胞診断します。組織診断に比べて簡便に診断が可能であり、特に子宮頸部、尿、痰、体腔液(胸水・腹水)に威力を発揮します。病理医と国家資格を有した細胞検査士(スクリーナー)が協力して行います。
手術中に特殊な方法で凍結標本を作製し20分程度で診断します。病変部でよいか、良性か悪性か、病変の広がり等について診断して術者に伝えます。手術の方針、切除範囲の決定に役立ち、病理医が「メスを持たない外科医」と呼ばれる所以です。
ご遺族の承諾のもとに、病死された患者さんのご遺体を解剖させていただきます。生前の診断は正しかったのか、どのくらい病気が進行していたのか、治療の効果はどれくらいあったのか、死因は何か、など真実を究明します。「死を理解することによって生を助けること」が病理解剖の目的です。
医療の質を高め患者さんに貢献できるよう、様々な面から病院全体の診療をサポートしています。
薬剤使用の適否を病理学的に探索し決定します。
検体管理、解析部位の決定、解析用標本の作製、エキスパートパネルの組織写真撮影、プレゼンテーションの指導を行い、がんゲノム医療の一翼を担います。
カンファレンスを通じて臨床病理相関を行い、患者さんに役立つ病理診断を届けます。
病理診断の説明、病理写真の撮影、プレゼンテーションの指導、論文作成を通じて医療の質を高める努力をします。
病理の講義、実習、臨床実習を行っています。病理学(=形態学)を通して臓器の機能や病気のメカニズムを学びます。「形態から病態へ」がキーワードです。

病理学は人体の正常を学んだ後に、病気(疾患)をはじめて学ぶ科目です。病気の原因、メカニズム、経過、治療との関わりなど、病気とは何か?を各臓器に分けて学びます。
臓器ごとに疾患の特徴は異なります。しかし、人体の正常構造や機能の知識と、病理総論の理解があれば、その臓器の特徴に合わせて疾患を考えられるようになります。
病理学は基礎医学から臨床医学まで幅広く関わる学問です。形態学は病気を扱うどの分野においても必要な知識です。
2日間の体験実習は、病理部門の仕事ぶりを見ることができます。
通年で全臓器の疾患を学びます。形態をみて病態を考える力を養います。
通年科目です。実際に組織をみながら形態をどのようにみるのかを学びます。
一定期間内に研究を行いまとめて発表します。研究者の視点を身につけます。
一つの症候、疾患について、病理も含めた複数科目の視点を交え学びます。
病理診断の現場、標本作製を見学し、病理部門の役割、医療における重要性を体験します。
病理診断、病理解剖のまとめを実際に行ってみます。
病理学的研究、講義の復習など、やってみたい事をサポートします。出来る範囲で、教員と相談しながら進めます。
病理診断に興味がある人におススメです。一緒に病理診断報告書を作成しながら疾患を学びます。
未来の臨床検査技師の養成に携わっています。
病理医ならではの気づきを大切にしながら、病理診断と研究を連動させて、客観性に裏付けられた自らのデータを発信できるよう研究を行っています。
病理医だけでなく病理技師も積極的に学会発表、論文投稿に取り組んでいます。

病理学は、様々な方法を用いて、基礎医学から臨床医学までを網羅した研究が行える懐の広さが魅力と言えます。その中でも我々は形態学を基盤として、免疫組織化学や時に分子生物学的手法を用い、様々な疾患の臨床病理学的特徴を明らかにすることを目指しています。特に、癌が増殖するために形成された癌微小環境を、実際に顕微鏡で確認しながら検討する手法は、病理医ならではの研究です。様々な癌で腫瘍の層別化、進展メカニズムの解明を進めています。また、日常診療において診断精度をどのように上げていくか?という点も重要な課題であり、薬物療法の効果判定、画像診断との比較など、臨床病理相関についても研究を進めています。
病理診断を毎日行っている講座であり、症例報告も大事にしています。稀な症例というだけではなく、丁寧な病理所見の積み重ねから得られた新たな知見に目を向けて報告しています。論文を書き慣れていない医師、技師にとって、症例報告は論文の書き方を学ぶのに最適であり、大きな財産になっています。
病理技師とは、病理診断業務に関わる臨床検査技師で、当院では病理部に所属します。患者さんより採取された病理検体から、顕微鏡などで観察可能な病理標本を作製することが主な仕事です。この標本をもとに病理医が診断を行います。病理診断結果は患者さんに対する最終診断となり、治療方針に大きな影響を与えます。そのため、病理医が適切な診断を行えるよう、病理技師が質の高い標本を作製することが重要です。

臨床検査技師は国家資格です。病理以外では生理機能、血液、微生物、一般、輸血等の多岐にわたる検査業務があります。
病理の資格としては、2級臨床検査士(病理学)、1級臨床検査士、細胞検査士や認定病理技師などがあり、新たな資格を取得することで、知識や業務の幅が広がり質の高い診断に繋がります。
病理部スタッフは17名(臨床検査技師14名、技術員2名、事務員1名)で構成されています。資格取得状況は2級臨床検査士(病理学)8名、細胞検査士8名、認定病理技師6名です。剖検は臨床検査技師3名と技術員2名が従事し、電子顕微鏡診断は2名のスタッフが対応しています。 医局スタッフ一覧はこちら

病理技師の仕事内容をいくつか紹介します。
病変の一部を採取した生検検体や切除された手術検体から、
①~④の手順で標本を作製します。
提出された臓器を、標本作製に適切な大きさに切り出す。
組織を薄く切るために、組織に包埋剤(パラフィン)を浸透させ、適度な硬度となるよう固める。
組織を顕微鏡で観察できる厚さに切る操作。染色によって厚さが様々(1um~8um厚)。
組織を顕微鏡で観察した際に、病理所見がとれるように、組織を様々な色素により色分けする。


細胞がとれる部位は全てが対象となります。①~④が標本作製手順です。
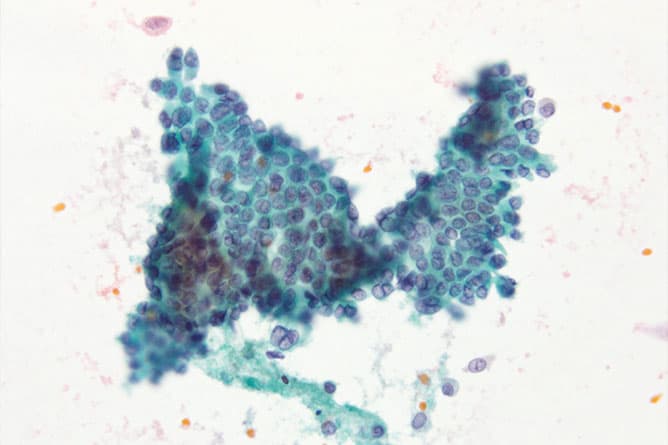
細胞検査士は患者さんから採取された細胞をスライドガラスにのせ、異常な細胞がないか顕微鏡を用いて観察します。その結果をもとに病理医と診断を確定します。手術時に提出される術中迅速細胞診断、各科のベットサイドへ出向く出張細胞診、セルブロック作製なども行っています。
透過型電子顕微鏡(Transmission Electron Microscopy, TEM)2台と走査型電子顕微鏡(Scanning Electron Microscopy, SEM)1台が設置されています。

蛍光標識したDNAプローブと試料染色体上の目的とするDNAを結合(ハイブリダイゼーション)させてから蛍光シグナルを可視化して遺伝子の異常があるかを蛍光顕微鏡下で判定します。
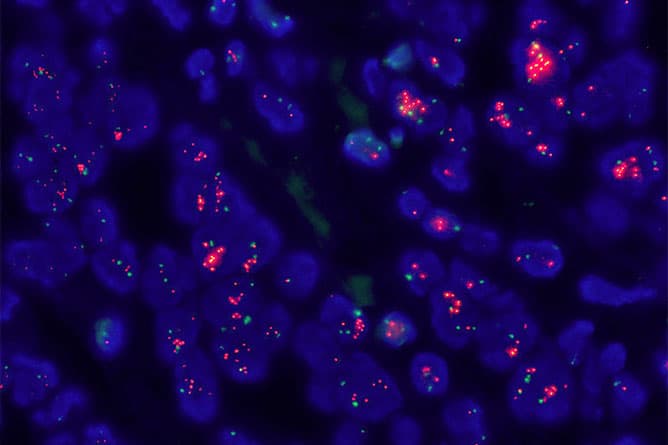
遺伝子検索(オンコマイン、PD-L1、ROS1、MSI等)用の未染色標本を作製しています。がんゲノム医療の精度管理、提供に関わっています。
病理診断科内で行う診断カンファレンスと、診療各科と行う臨床病理カンファレンスがあります。その他に病理解剖例を対象とするclinicopathological conference(CPC)を行っています。

毎日10時30分から、病理医が集まり行っています。
典型例から診断が難しい相談例まで、その日に経験した症例を持ち寄り、皆でディスカッションしています。病理医が扱う疾患は多岐に渡ります。専攻医から指導医までが毎日集い、自らの疑問、知識、経験をシェアすることで、診断精度を上げ、共通理解を深め、問題意識を育むことを目的としています。
診断カンファレンス
Diagnostic conference-毎朝10時30分、病理診断科-
症例呈示、問題提起、情報提供疑問、知識、経験をシェア
診断精度、共通理解、問題意識の向上を目的とする
診療各科とカンファレンスを行っています。
担当医と病理医の良好な関係は、患者さんに最適な医療を行うことに繋がります。カンファレンスでは臨床像と病理像とを対比する臨床病理相関を行い、正確な診断、疾患の理解、治療方針の共有を図ります。
胆膵、肝臓、消化管、肺(手術例)、肺(生検例)、脳腫瘍、泌尿器、女性生殖器について定期的に行っています(2023年4月現在)。

病理解剖例を対象とする臨床病理カンファレンスです。病理診断科と臨床研修センターが共催しています。