発生・病態
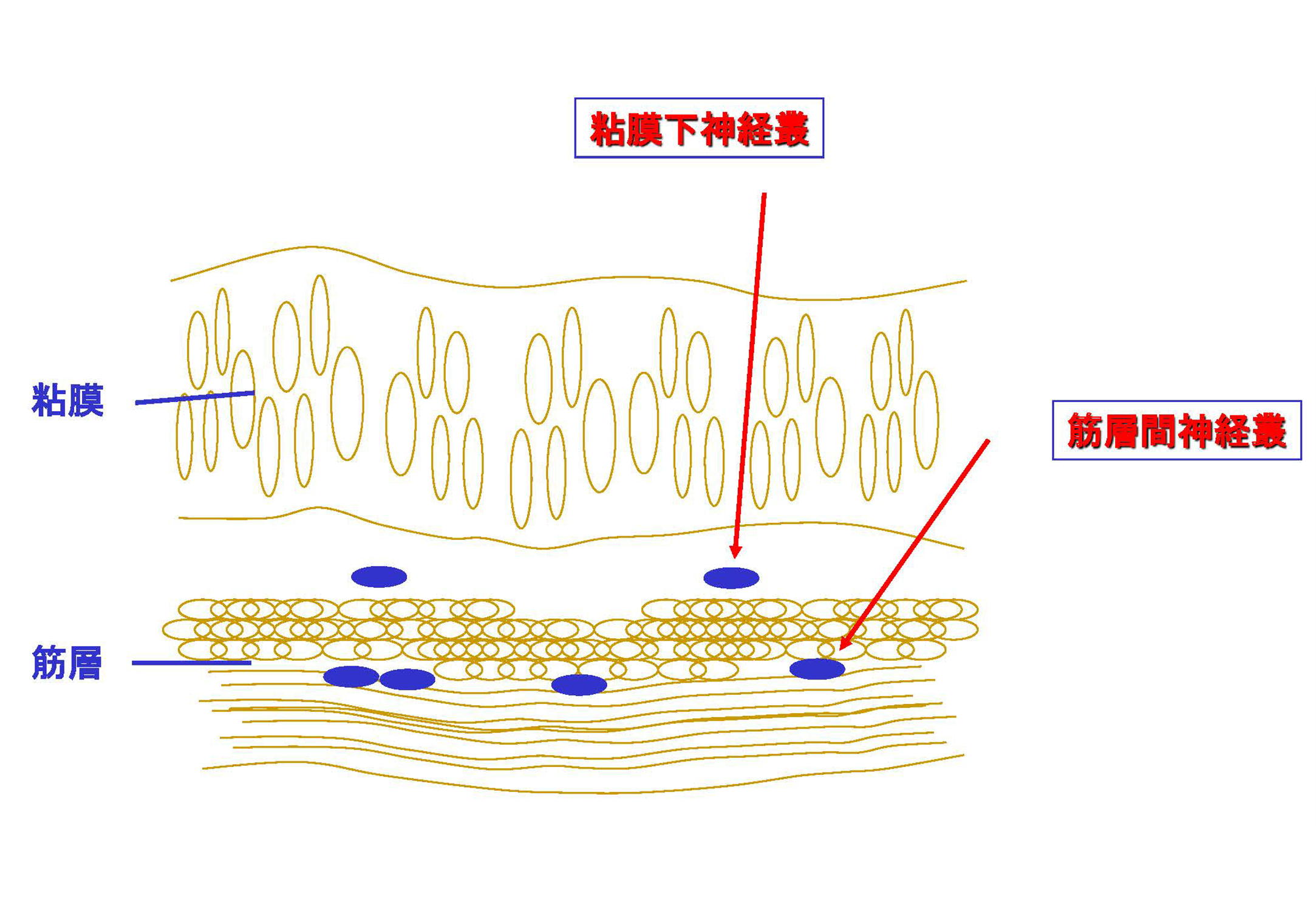
ヒルシュスプルング病は別名、先天性巨大結腸症とも呼ばれます。先天性の腸管無神経節症がその本態で、出生5,000人に1人の頻度でみられます。正常の腸管では、粘膜下と筋層間に神経叢(そう)が存在し、神経細胞が分布しています。図は、正常大腸壁の構造で、粘膜下神経叢(マイスナー神経叢)と筋層間神経叢(アウエルバッハ神経叢)に神経細胞が分布することを示しています。
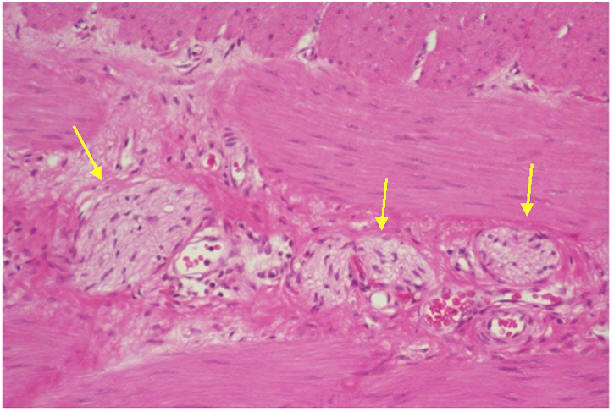
ヒルシュスプルング病では神経細胞の分布した神経叢がみられず(無神経節症)、神経線維が増えています。ヒルシュスプルング病の無神経節腸管は神経細胞がないため正常に蠕動せず、また細くなるため便を送ることができません。その結果、腹満(お腹が膨れる)や嘔吐などの腸閉塞症状や慢性的な便秘などの排便障害がみられます。下の図はヒルシュスプルング病の腸管壁で、神経線維が増えている像(矢印)を示しています。
病型分類
ヒルシュスプルング病は、無神経節腸管の長さにより治療内容や治療後の経過が異なるため、無神経節腸管の長さにより病型を分類します。直腸とS状結腸に神経細胞がないものが短域無神経節症で、ヒルシュスプルング病全体の80%を占めます。S状結腸を越えて結腸に神経細胞がないものは長域無神経節症とよばれ、頻度は全体の12%、さらに全結腸と小腸の一部に神経細胞がないものが全結腸無神経節症(頻度5%)、小腸の口側まで神経細胞がないものは広範囲無神経節症(同3.5%)とよばれます。図は、正常な小腸と大腸(結腸と直腸)と、各無神経節症を示します。
正常な小腸と大帳
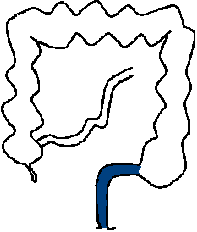
短域無神経節症
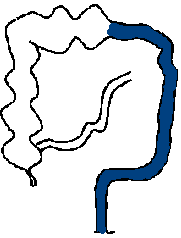
長域無神経節症
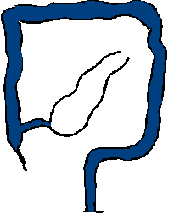
全結腸無神経節症
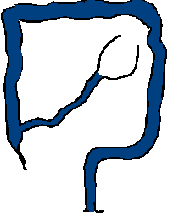
広範囲無神経節症
診断
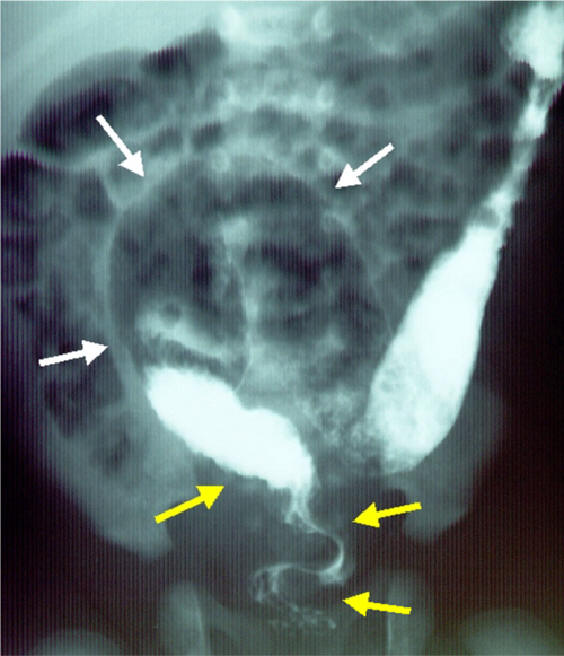
ヒルシュスプルング病の診断には、注腸造影検査、肛門内圧検査および直腸粘膜吸引生検を行います。注腸造影検査は腸の形をみる検査です。無神経節腸管が細く(図中黄色矢印)、口側の腸管が拡張(白矢印)している様子がわかります。
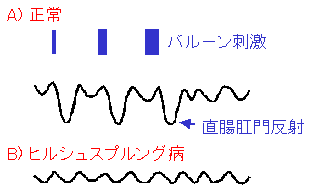
肛門内圧検査では直腸を風船(バルーン)で膨らませると肛門の圧が下がる反射(直腸肛門反射)の有無を調べます。ヒルシュスプルング病では正常な直腸肛門反射がみられないのが特徴的所見です。
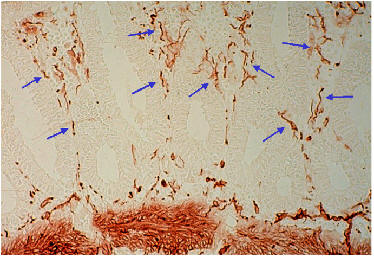
直腸粘膜吸引生検では直腸粘膜内のアセチルコリンエステラーゼ陽性神経線維の有無を調べます。ヒルシュスプルング病では粘膜内にアセチルコリンエステラーゼ陽性神経線維(図青矢印)がみられる特徴があります。
ヒルシュスプルング病の診断は注腸造影検査、肛門内圧検査、直腸粘膜吸引生検を組み合わせて行いますが、直腸の筋層を切除して直接、神経細胞の有無を調べることもあります。
治療
ヒルシュスプルング病に対しては手術(根治術)が必要です。手術には複数の方法がありますが、基本は正常な腸管を肛門におろして肛門から排便ができるようにすることです。短域無神経節症では、生後1カ月以降、体重が4kg以上で根治術が可能です。一方、無神経節腸管の長い例では、浣腸や肛門ブジー、洗腸などで排便コントロールができない場合や腸炎が改善しない場合には一時的な人工肛門をつくる必要があります。根治術は体重の増加を待ってから行います。当施設では、腹腔鏡補助下の根治術を採用しています。